Problém nedostatku orgánov pri transplantáciije naliehavé pre celé ľudstvo ako celok. Každý deň zomrie asi 18 ľudí z dôvodu nedostatku darcov orgánov a mäkkých tkanív, bez toho, aby čakali na svoju radu. Transplantácie orgánov v modernom svete sa väčšinou vykonávajú od zosnulých ľudí, ktorí počas svojho života podpísali príslušné dokumenty potvrdzujúce ich súhlas s darovaním po smrti.
Čo je to transplantácia?

Transplantácia orgánu je záchvatorgánov alebo mäkkých tkanív od darcu a ich prenosu príjemcovi. Hlavným smerom transplantácie je transplantácia životne dôležitých orgánov - teda tých orgánov, bez ktorých je existencia nemožná. Medzi tieto orgány patrí srdce, obličky a pľúca. Zatiaľ čo iné orgány, napríklad pankreas, je možné nahradiť substitučnou liečbou. Transplantácia orgánov dnes dáva veľké nádeje na predĺženie ľudského života. Transplantácia sa už úspešne praktizuje. Jedná sa o transplantáciu srdca, obličiek, pečene, štítnej žľazy, rohovky, sleziny, pľúc, krvných ciev, kože, chrupavky a kostí, aby sa vytvoril skelet s cieľom v budúcnosti vytvoriť nové tkanivá. Prvýkrát sa uskutočnila transplantácia obličky na odstránenie akútneho zlyhania obličiek u pacienta v roku 1954, darcom sa stalo identické dvojča. Transplantáciu orgánov v Rusku prvýkrát vykonal akademik B. V. Petrovský v roku 1965.
Aké sú typy transplantácií

Existuje obrovské množstvonevyliečiteľne chorí ľudia, ktorí potrebujú transplantáciu vnútorných orgánov a mäkkých tkanív, pretože tradičné metódy liečby pečene, obličiek, pľúc, srdca poskytujú iba dočasnú úľavu, ale zásadne nemenia stav pacienta. Existujú štyri typy transplantácií orgánov. Prvý z nich - alotransplantácia - sa uskutočňuje, keď darca a príjemca patria k rovnakému druhu, a druhý typ zahŕňa xenotransplantáciu - oba subjekty patria k odlišným druhom. V prípade, že sa transplantácia tkaniva alebo orgánu vykonáva u jednovaječných dvojčiat alebo u zvierat chovaných v dôsledku prekríženia, sa operácia nazýva izotransplantácia. V prvých dvoch prípadoch môže príjemca čeliť odmietnutiu tkaniva, čo je spôsobené imunitnou obranou tela pred cudzími bunkami. A u príbuzných jedincov sa tkanivá zvyčajne lepšie zakorenia. Štvrtým typom je autotransplantácia - transplantácia tkanív a orgánov v rámci toho istého organizmu.
svedectvo

Ako ukazuje prax, úspechoperácie sú z veľkej časti dôsledkom včasnej diagnostiky a presného určenia prítomnosti kontraindikácií, ako aj toho, ako včas sa uskutočnila transplantácia orgánu. Transplantáciu je potrebné predpovedať s prihliadnutím na stav pacienta pred aj po operácii. Hlavnou indikáciou operácie je prítomnosť nevyliečiteľných chýb, chorôb a patológií, ktoré sa nedajú liečiť terapeutickými a chirurgickými metódami, a ktoré ohrozujú život pacienta. Pri vykonávaní transplantácie u detí je najdôležitejším aspektom určenie optimálneho okamihu operácie. Ako dosvedčujú odborníci z takej inštitúcie, ako je Transplantologický ústav, odklad operácie by sa nemal robiť neprimerane dlho, pretože oneskorenie vývoja mladého organizmu sa môže stať nezvratným. Transplantácia je indikovaná v prípade pozitívnej životnej prognózy po operácii v závislosti od formy patológie.
Transplantácia orgánov a tkanív
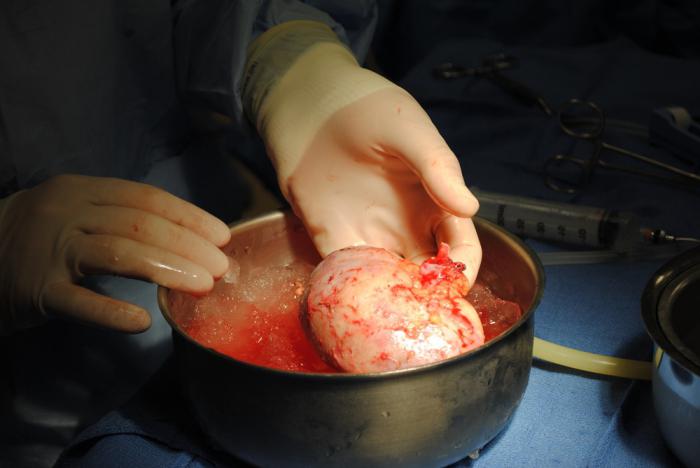
Pri transplantácii najbežnejšiedostali autotransplantáciu, pretože vylučuje inkompatibilitu a odmietnutie tkaniva. Najčastejšie sa vykonávajú operácie na transplantáciu kože, tukových a svalových tkanív, chrupaviek, úlomkov kostí, nervov, perikardu. Transplantácia žíl a ciev je veľmi rozšírená. To bolo možné vďaka vývoju modernej mikrochirurgie a vybavenia na tieto účely. Veľkým úspechom transplantácie je transplantácia prstov z chodidla na ruku. K autológnej transplantácii patrí aj transfúzia vlastnej krvi pre prípad veľkej straty krvi počas operácie. Počas alotransplantácie sa najčastejšie transplantuje kostná dreň, krvné cievy a kostné tkanivo. Do tejto skupiny patria krvné transfúzie od príbuzných. Operácie na transplantáciu mozgu sa vykonávajú len zriedka, pretože zatiaľ táto operácia čelí veľkým problémom, transplantácia jednotlivých segmentov sa však úspešne praktizuje na zvieratách. Transplantácia pankreasu môže zastaviť rozvoj závažného ochorenia, ako je cukrovka. V posledných rokoch bolo úspešných 7-8 z 10 vykonaných operácií. V tomto prípade nie je transplantovaný úplne celý orgán, ale iba jeho časť - bunky ostrovčekov, ktoré produkujú inzulín.
Zákon o transplantácii orgánov v Ruskej federácii
Na území našej krajiny priemyseltransplantológiu upravuje zákon Ruskej federácie z 22/12/92 „O transplantácii ľudských orgánov a (alebo) tkanív“. V Rusku sa najčastejšie vykonávajú transplantácie obličiek, menej často transplantácie srdca a pečene. Zákon o transplantácii orgánov považuje tento aspekt za spôsob ochrany života a zdravia občana. Legislatíva zároveň považuje za prioritu ochranu života darcu vo vzťahu k zdraviu príjemcu. Podľa federálneho zákona o transplantácii orgánov môžu byť predmetmi kostná dreň, srdce, pľúca, obličky, pečeň a ďalšie vnútorné orgány a tkanivá. Odber orgánov je možné vykonať od živej osoby aj od zosnulej osoby. Transplantácie orgánov sa vykonávajú iba s písomným súhlasom príjemcu. Darcami môžu byť iba schopné osoby, ktoré prešli lekárskou prehliadkou. Transplantácia orgánov v Rusku sa vykonáva bezplatne, pretože predaj orgánov je zakázaný zákonom.
Darcovia transplantátov

Podľa Ústavu transplantológie každýosoba sa môže stať darcom pri transplantácii orgánov. U osôb mladších ako osemnásť rokov je na operáciu potrebný súhlas rodičov. Pri podpise súhlasu s darovaním orgánov po smrti sa vykoná diagnostika a lekárske vyšetrenie, aby sa určilo, ktoré orgány je možné transplantovať. Nositelia HIV, diabetes mellitus, rakoviny, chorôb obličiek, srdca a iných závažných patológií sú vylúčení zo zoznamu darcov na transplantáciu orgánov a tkanív. S tým súvisiaca transplantácia sa zvyčajne vykonáva pre spárované orgány - obličky, pľúca, ako aj pre nespárované orgány - pečeň, črevá, pankreas.
Kontraindikácie pre transplantáciu
Transplantácia orgánov má množstvokontraindikácie spôsobené prítomnosťou chorôb, ktoré sa môžu v dôsledku operácie zhoršiť a predstavujú hrozbu pre život pacienta vrátane smrti. Všetky kontraindikácie sú rozdelené do dvoch skupín: absolútne a relatívne. Medzi absolútne patria:
- infekčné choroby v iných orgánoch porovnateľné s tými, ktoré sa plánujú vymeniť, vrátane tuberkulózy, AIDS;
- porušenie fungovania životne dôležitých orgánov, poškodenie centrálneho nervového systému;
- rakovinové nádory;
- prítomnosť malformácií a vrodených chýb, ktoré sú nezlučiteľné so životom.
V období prípravy operácie je však kvôli liečbe a eliminácii príznakov veľa absolútnych kontraindikácií relatívnych.
Transplantácia obličky
V medicíne má osobitný významtransplantácia obličky. Pretože sa jedná o spárovaný orgán, po jeho vybratí od darcu nedochádza k narušeniu fungovania tela, ktoré by ohrozovalo jeho život. Kvôli zvláštnostiam zásobovania krvou sa transplantovaná oblička u príjemcov dobre zakorení. Po prvýkrát boli experimenty s transplantáciou obličky vykonané na zvieratách v roku 1902 vedcom E. Ullmanom. Pri transplantácii žil príjemca, aj keď neexistovali podporné postupy zabraňujúce odmietnutiu cudzieho orgánu, niečo vyše šesť mesiacov. Spočiatku bola oblička transplantovaná do stehna, ale neskôr s rozvojom chirurgického zákroku boli uskutočnené operácie na jej transplantáciu do panvovej oblasti, táto technika sa praktizuje dodnes. Prvá transplantácia obličky sa uskutočnila v roku 1954 medzi identickými dvojčatami. Potom, v roku 1959, bol vykonaný experiment s transplantáciou obličky u bratských dvojčiat s použitím techniky odolávajúcej odmietnutiu štepu a v praxi sa osvedčil. Boli nájdené nové lieky, ktoré sú schopné blokovať prirodzené mechanizmy tela, vrátane azatioprínu, ktorý potláča imunitnú obranu tela. Odvtedy sa pri transplantácii široko používajú imunosupresíva.
Konzervácia orgánov
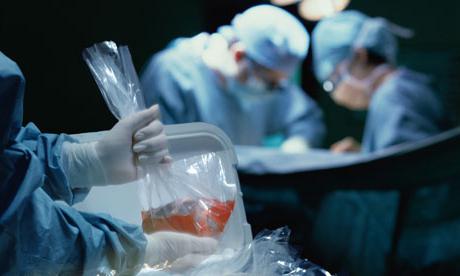
Akýkoľvek životne dôležitý orgán, ktorý jena transplantáciu, bez prívodu krvi a kyslíka, podlieha nezvratným zmenám, po ktorých sa považuje za nevhodnú na transplantáciu. Pre všetky orgány sa toto obdobie počíta rôznymi spôsobmi - pre srdce sa čas meria v priebehu niekoľkých minút, pre obličky - niekoľko hodín. Hlavnou úlohou transplantácie je preto chrániť orgány a udržiavať ich výkonnosť až do transplantácie do iného organizmu. Na vyriešenie tohto problému sa používa konzervovanie, ktoré spočíva v zásobení orgánu kyslíkom a ochladení. Týmto spôsobom je možné obličku konzervovať niekoľko dní. Konzervovanie orgánov umožňuje predĺžiť čas na jeho vyšetrenie a výber príjemcov.
Každý z orgánov po ich prijatí je povinnýpodstúpiť konzerváciu, na tento účel sa umiestni do nádoby so sterilným ľadom, po ktorej sa uskutoční konzervácia špeciálnym roztokom pri teplote plus 40 stupňov Celzia. Najbežnejšie používaným riešením na tieto účely je riešenie s názvom Custodiol. Perfúzia sa považuje za úplnú, ak z otvorov štepov žíl vyteká čistý konzervačný roztok bez krvných nečistôt. Potom sa orgán umiestni do konzervačného roztoku, kde sa nechá stáť až do operácie.
Odmietnutie štepu

Pri transplantácii štepu do tela príjemcustáva sa predmetom imunologickej odpovede organizmu. V dôsledku ochrannej reakcie imunitného systému príjemcu nastáva na bunkovej úrovni množstvo procesov, ktoré vedú k odmietnutiu transplantovaného orgánu. Tieto procesy sa vysvetľujú produkciou protilátok špecifických pre darcu, ako aj antigénov imunitného systému príjemcu. Existujú dva typy odmietnutia - humorálne a hyperakútne. V akútnych formách sa vyvíjajú obidva mechanizmy odmietnutia.
Rehabilitácia a imunosupresívna liečba
Aby sa zabránilo tomuto vedľajšiemu účinkuImunosupresívna liečba je predpísaná v závislosti od typu vykonanej operácie, krvnej skupiny, stupňa kompatibility darcu a príjemcu a stavu pacienta. Najmenej odmietnutia sa pozoruje pri súvisiacej transplantácii orgánov a tkanív, pretože v tomto prípade sa spravidla zhodujú 3 - 4 antigény zo 6. Preto je potrebná menšia dávka imunosupresív. Najlepšiu mieru prežitia preukazuje transplantácia pečene. Prax ukazuje, že orgán preukazuje viac ako desaťročné prežitie po operácii u 70% pacientov. Pri dlhodobej interakcii medzi príjemcom a transplantátom dochádza k mikrochimerizmu, ktorý umožňuje v priebehu času postupne znižovať dávku imunosupresív, kým nie sú úplne opustené.









