Meestal in het eerste trimester van de zwangerschapvrouwen merken dat de hoeveelheid vaginale afscheiding aanzienlijk is toegenomen. Als ze transparant en geurloos blijven, hoeft u zich nergens zorgen over te maken. Een heel ander gesprek begint wanneer de ontlading een geelgrijze tint heeft gekregen en een gevoel van ongemak veroorzaakt. Laten we het hebben over colpitis tijdens de zwangerschap en over methoden om uzelf tegen de ziekte te beschermen.
Wat is colpitis?
Deze naam werd gegeven aan de ziekte, die wordt gekenmerkt door de ontwikkeling van infectieuze en ontstekingsprocessen in de vrouwelijke geslachtsorganen. De tweede naam van de ziekte is vaginitis.
Het is bekend wat er tijdens de zwangerschap gebeurteen merkbare afname van de immuniteit. Dit is nodig zodat het lichaam het kind niet als een vreemd voorwerp waarneemt en het niet afwijst. Anders zou elke zwangerschap in een miskraam zijn geëindigd.
Dat is gewoon in een vergelijkbare situatie, het lichaam van de vrouwtegelijkertijd wordt het minder beschermd tegen de effecten van pathogene micro-organismen. Deze laatste worden snel gefixeerd op de slijmvliezen en leiden tot het begin van het ontstekingsproces.
Afscheiding tijdens colpitis tijdens de zwangerschap is heel anders dan die een vrouw gewend is als normaal te beschouwen. Daarom is het onmogelijk om de aanwezigheid van een probleem niet op te merken.
Oorzaken van de ziekte
De belangrijkste oorzaken van colpitis tijdens de zwangerschap zijn:
- Onbalans van de vaginale microflora.
- Ontstekingsziekten van de bekkenorganen.
- Regelmatig douchen.
- Seksueel overdraagbare aandoeningen.
- Langdurig gebruik van antibiotica.
- Gebrek aan intieme hygiëne.
- De aanwezigheid van mechanische verwondingen aan de wanden van de vagina.
- Losbandig seksleven.
- Diabetes mellitus.
- Allergische reacties op actuele medicatie.
- Endocriene orgaanpathologieën.
- Gebruik van wasgoed van synthetisch materiaal.
- Slechte milieusituatie.
- Laag sociaal niveau.

In dit geval is de directe oorzaak van de ontwikkeling van colpitis tijdens de zwangerschap een infectie met pathogene micro-organismen:
- Trichomonas;
- Escherichia coli;
- Staphylococci;
- streptokokken;
- Gardnarells;
- Klebsiella;
- Proteus;
- gonococci;
- gistachtige paddenstoelen.
Symptomen van de ziekte
Er zijn verschillende hoofdsymptomen van colpitis tijdens de zwangerschap, die niet zullen verschillen afhankelijk van het type ziekteverwekker. Waaronder:
- jeuk;
- branderig gevoel;
- het verschijnen van ongebruikelijke afscheiding uit het geslachtsorgaan;
- pijn tijdens geslachtsgemeenschap.
Omdat colpitis tijdens de zwangerschap kan worden veroorzaakt door bacteriën, schimmels, virussen en protozoa, worden verschillende vormen van de ziekte onderscheiden. Elk van hen heeft zijn eigen kenmerken.
Bacteriële colpitis
De veroorzakers van de ziekte zijn anaërobe bacteriën. Ze leven in zuurstofvrije omgevingen. Na het betreden van de vagina begint de actieve voortplanting.
In dit geval treedt colpitis op tegen de achtergrondverminderde immuniteit tijdens de zwangerschap. Dit kan op elk moment gebeuren. De belangrijkste symptomen die wijzen op bacteriële colpitis zijn:
- overvloedige grijswitte of gele vaginale afscheiding;
- "Visachtige" geur uit het geslachtsorgaan.
Heel vaak wordt, samen met colpitis, ook cervicitis gediagnosticeerd.
Colpitis
De meest voorkomende naam voor dit type ziekte is spruw. Het treedt op wanneer de vagina actief wordt gekoloniseerd door Candida-schimmels. Dit gebeurt het meest actief tijdens de vroege zwangerschap.

Spruw kan een vrouw in elk trimester beginnen te storen. De belangrijkste kenmerkende symptomen zijn:
- het verschijnen van witte kaasachtige afscheiding;
- branderig gevoel in het geslachtsorgaan;
- ernstige jeuk.
Een verkeerd genezen of onbehandelde spruw zal keer op keer terugkomen.
Trichomonas colpitis
Dit type colpitis tijdens de zwangerschap gaat gepaard met tekenen van bedwelming van het lichaam: koorts, koude rillingen, hoofdpijn. Daarnaast zijn er nog andere symptomen:
- overvloedige etterende afscheiding uit de vagina;
- scherpe onaangename geur van afscheiding;
- jeuk in het genitale gebied.
Als de urethra ook werd aangetast, neemt de hoeveelheid urineren toe, wat pijnlijk wordt en gepaard gaat met verbranding.
Gonorrheal colpitis
Er zijn frequente gevallen dat gonorrheal colpitis asymptomatisch is. Maar als er nog steeds tekenen van de ziekte zijn, zullen ze zich manifesteren in de vorm:
- etterende, romige afscheiding uit het geslachtsorgaan;
- branderig gevoel en pijn tijdens het plassen.
De aanwezigheid van het laatste symptoom duidt ook op een laesie van de urethra.
Niet-specifieke colpitis
De ontwikkeling van niet-specifieke colpitis metzwangerschap wordt veroorzaakt door opportunistische micro-organismen. Dit type ziekte wordt gekenmerkt door het verschijnen van een overvloedige geelachtige of geelgroene afscheiding met een onaangename geur.

Behandeling van dit type aandoening moet allereerst gericht zijn op het herstellen van de normale biocenose van de vagina.
Gevolgen van de ziekte
De gevolgen van colpitis tijdens de zwangerschap zijn afhankelijk van de duur ervan.
Zelfmedicatie is ten strengste verboden! Colpitis tijdens de vroege zwangerschap, die zich heeft verspreid naar de baarmoeder, eileiders en eierstokken, kan tot een miskraam leiden.
De aanwezigheid van een ontstekingsproces in de vagina kan leiden tot infectie van het vruchtwater. In de toekomst zal dit zich manifesteren in de vorm van vroeggeboorte, polyhydramnio's, enzovoort.
Als de ziekte in de tweede helft van de zwangerschap wordt ontdekt, dreigt deze met interne infectie van de foetus. Bovendien kan het tijdens de passage van de baby door het geboortekanaal geïnfecteerd raken.

Diagnose van de ziekte
Naast het verzamelen van anamnese, omvat de diagnose van colpitis tijdens de zwangerschap verschillende methoden tegelijk:
- Gynaecologisch onderzoek. Daarbij wordt de conditie van het slijmvlies van de vagina en baarmoederhals, het volume en de kleur van de afscheiding beoordeeld. Dankzij deze gegevens kan de gynaecoloog het type ziekte en de ernst ervan voorspellen.
- Flora uitstrijkje. Met zijn hulp wordt de ernst van het ontstekingsproces onthuld, de aanwezigheid van pathogene organismen en hun type (schimmels, Trichomonas, gonokokken) bevestigd.
- Cultuur uit de vagina. Informatie van het genomen uitstrijkje is er niet altijdvoldoende, aangezien sommige soorten pathogene organismen alleen kunnen worden gedetecteerd door te zaaien op speciale voedingsbodems. Deze methode helpt niet alleen om de veroorzaker van de ziekte te identificeren, maar ook om de hoeveelheid ervan te bepalen, evenals de gevoeligheid voor antibiotica.
- Extra speciale methoden. Deze omvatten ELISA, PCR en andere.Hun gedrag is nodig als er een vermoeden bestaat van mycoplasma, ureaplasma of chlamydia-infectie. De veroorzakers die dit soort ziekten veroorzaken, worden gekoloniseerd in de baarmoederhals en veroorzaken niet alleen colpitis, maar ook urethritis.
Behandeling van de ziekte
Behandeling met colpitis tijdens de zwangerschap zou moetenaangesteld worden als specialist! Dit gebeurt pas nadat het type ziekteverwekker nauwkeurig is geïdentificeerd. De grootste moeilijkheid is dat het gebruik van veel medicijnen nu gecontra-indiceerd is voor een vrouw, omdat ze een negatief effect kunnen hebben op de foetus.
In de regel wordt een complexe therapie voorgeschreven voor de behandeling van colpitis tijdens de zwangerschap. Het kan bestaan uit:
- het gebruik van antibiotica;
- fysiotherapeutische procedures;
- alkalische baden;
- het gebruik van afkooksels van medicinale planten;
- preparaten met lokale actie (zetpillen, zalven, gels);
- speciaal dieet.
Bovendien hangt het type behandeling af van de duur van de zwangerschap. In het eerste trimester zijn medicijnen toegestaan, zoals:
- "Betadine";
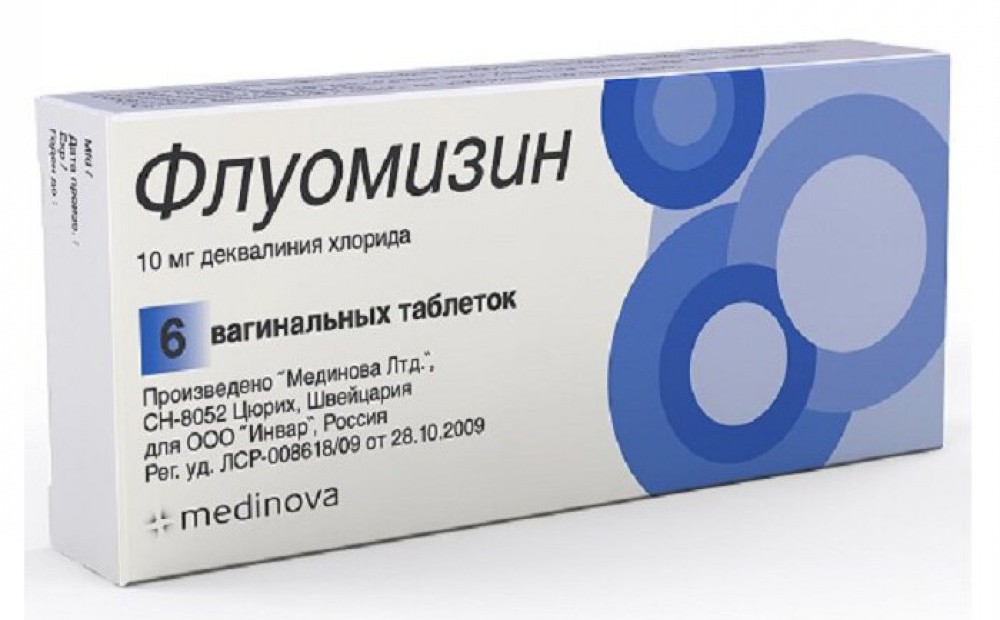
- Fluomisin;
- "Hexicon".
Het zijn allemaal antiseptica met een breed spectrum.acties. Het verschil is dat de behandeling met Betadine en Geksikon 10-14 dagen duurt, en in het geval van Fluomizin wordt de periode verkort tot 6 dagen. Deze medicijnen hebben geen negatief effect op de foetus en worden goed verdragen door het lichaam van de vrouw.
Bovendien zal de arts een enkele injectie met vaginale zetpillen voorschrijven.
In het tweede trimester van de zwangerschap worden ook lokale medicijnen voorgeschreven voor de behandeling:
- Terzhinan;
- "Klion-D 100";
- McMiror;
- "Neo-Penotran forte".
De fondsen hebben een breder werkingsspectrumen kunnen niet alleen bacteriën, maar ook schimmels beïnvloeden. Het verloop van de behandeling duurt ongeveer 7-10 dagen. Het is de moeite waard om te overwegen dat het gebruik van de bovengenoemde medicijnen in sommige gevallen tot bijwerkingen kan leiden: allergieën, jeuk, branderig gevoel.
Behandeling van candida-colpitis omvat het gebruik van verschillende vaginale zetpillen:
- "Natamycin";
- Intraconazol;
- "Clotrimazole";
- "Pimafutsin";
- "Zalain" en anderen.
Het nadeel is dat dergelijke medicijnen alleen gistachtige schimmels aantasten en andere pathogenen van de ziekte niet kunnen verwijderen.

De behandeling houdt daar niet op.Herstel van de immuniteit in de vagina is even belangrijk. Dit kan gedaan worden met medicijnen zoals Lactagel of Vagilak. Deze fondsen verhogen het aantal lactobacillen in het genitale kanaal en voorkomen een terugkerende verergering van de ziekte.
Naast medicamenteuze behandeling moet een vrouw:
- een speciaal dieet volgen dat de hoeveelheid gefrituurd, vet en gekruid voedsel beperkt;
- onthoud van geslachtsgemeenschap tijdens het gebruik van medicijnen.
Overigens zal ook haar partner beslist een behandeling moeten ondergaan.
Folk remedies
U moet er onmiddellijk op letten dat traditionele behandelingsmethoden alleen kunnen worden gebruikt als aanvulling op medicamenteuze behandeling en na overleg met een gynaecoloog!
- Calendula-infusie voor zitbaden.
- Kamille-afkooksel. 2 eetlepels van de plant moeten 15 minuten in een glas water worden gekookt. Het resulterende product wordt gebruikt voor douchen.
- Afkooksel van geneeskrachtige planten.Ook gebruikt voor douchen. Voor de bereiding is het noodzakelijk om 25 g kamille, 15 g salie, 10 g eikenschors en kaasjeskruidbloemen te combineren. Neem 2 eetlepels van het resulterende mengsel, giet 1 liter kokend water en laat het brouwen.
Ziektepreventie
Weten hoe gevaarlijk colpitis is tijdens de zwangerschap,het wordt duidelijk dat het beter is het begin van de ziekte te voorkomen dan later onder de gevolgen ervan te lijden. Naleving van enkele eenvoudige regels kan hierbij helpen.

- Dagelijkse hygiëne van het geslachtsorgaan.In dit geval is het beter om geen zeep te gebruiken, maar speciale producten die bedoeld zijn voor intieme hygiëne. Zo hebben "Epigen" en "Lactacid" zich uitstekend bewezen. De fondsen zijn goedgekeurd voor gebruik tijdens de zwangerschap.
- Weigering van inlegkruisjes.De relatie tussen het gebruik van deze hygiëneproducten en het optreden van infecties in de vagina is al lang opgemerkt. En dat allemaal omdat de pads een ideale omgeving creëren voor de reproductie van verschillende micro-organismen.
- Zoek tijdig hulp bij een gynaecoloog. Alle ziekten zijn het gemakkelijkst te behandelen in het stadium van hun optreden.
- Immuniteit versterken.
Wees gezond!